Поиск по библиотеке
Результаты поиска
-
Особенности ухода, диагностики и лечения пациентов, болеющих туберкулезом у лиц пожилого возраста, страдающих психическими расстройствами
Современные проблемы охраны окружающей среды и общественного здоровьяБольные туберкулезом с психическими расстройствами пожилого возраста характеризуются беспомощностью, снижением активности и способности к самообслуживанию, а также возникающими трудностями при соблюдении гигиенических норм. Проблема ведения пациентов старше 60-ти лет с сочетанием психической патологии и туберкулеза в условиях стационара в настоящее время является весьма актуальной.
-
Особенности диагностики и прогнозирования дентальной имплантации у пациентов с гипертонической болезнью
Актуальные вопросы хирургической стоматологии и дентальной имплантологииИспользование внутрикостных дентальных имплантатов является одной из главных возможностей в современной стоматологии. Ортопедические конструкции на имплантатах по сравнению с традиционными методами протезирования являются более физиологичными так как они передают жевательную нагрузку непосредственно на кость альвеолярного отростка челюсти. Особенностью использования дентальных имплантатов является то, что они не требуют препарирования соседних зубов и на первое место встают высокие эстетические качества окончательного результата за счёт предотвращения атрофии альвеолярного отростка данного участка. Однако, несмотря на все преимущества, имеется целый ряд противопоказаний и ограничивающих факторов к применению дентальной имплантации у пациентов с гипертонической болезнью.
-
Преждевременная недостаточность яичников: вопросы терминологии и иммунологические аспекты заболевания (обзор литературы)
Журнал вестник врачаПриведена информация об эволюционном развитии термина "преждевременная недостаточность яичников" (ПЕНЬ). КУЛЬТЯ - это клинический синдром, объединяющий разнородную группу заболеваний, в том смысле, что недостаточность яичников может быть вызвана разными причинами, с большой вероятностью наличия наследственных факторов. Роль иммунологического фактора ставится под сомнение как одного из кандидатов на развитие КУЛЬТИ. Приведенные данные позволяют исследовать КУЛЬТЮ в результате нарушения иммунологического статуса
-
КОМБИНИРОВАННЫЕ ГЕНЕТИЧЕСКИЕ НАРУШЕНИЯ У БОЛЬНЫХ КОАГУЛОПАТИЯМИВ статье представлены имеющиеся в литературе данные о сочетанной патологии с наследственной коагулопатией и включены собственные статистические расчеты и 4 клинических случая сочетания гемофилии А, болезни фон Виллебранда с дефектами твердого неба, генетический локус которых расположен в непосредственной близости от ген F8. Мутации и изменения в структуре белка гена F8 могут приводить к развитию как спорадических форм гемофилии, так и встречаться у больных с наследственной предрасположенностью. Методы исследования: коагулологический, данные осмотра и опроса. Вывод: необходимо широко внедрять в Узбекистане методы молекулярно-генетического исследования и пренатальной диагностики.
Международный журнал научной педиатрии -
Состояние кальце – фосфорного обмена у больных с хбп с промежуточной фракции выброса левого желудочка
in LibraryЕжегодный уровень смертности от хронической болезни почек (ХБП) оценивается приблизительно в 1 млн., случаев во всемирном масштабе. Условия, которые вызывают или ускоряют ХБП, включают сердечно - сосудистые заболевания, кроме того, различного рода факторы нередко оказывают существенное воздействие на процессы патогенеза, а также – развитие ХБП.
-
Клиническая характеристика цереброваскулярных расстройств при гипертонической болезни у лиц молодого возрастаОдним из наиболее важных вопросов современной медицины является изучение сосудистых заболеваний головного мозга. В последние годы, по данным ВОЗ, смертность от цереброваскулярных заболеваний достигает 25-30% от всех сердечнососудистых заболеваний и составляет около 12% всех причин смертности
Журнал вестник врача -
Влияния эймериостатиков на формерования иммунитета против болезни и на морфологические показатели рови курВ статье рассмотрена эффективность никрабазина-25, монлара и ампробела эймериостатиков при экспериментальном эймериозе кур, влияние на иммунную систему и морфологию крови в организме на фоне заболевания.
Перспективы развития ветеринарной науки и её роль в обеспечении пищевой безопасности -
Принципы комплексной терапии хронической экземы у работников сельского хозяйстваВ данной статье показано, что у больных хронической экземы отмечается достоверное снижение СД 3 - лимфоцитов (Т-клетки), СД 4-лимфацитов (Т-хелперы), поглотительной функции нейтрофилов и средние зна-чение IgM. Показатели СД-22 (В-клетки) и ЦИК (циркулирующие иммунные комплексы) а также средние зна-чения IgА и IgG у всех больных были выше достоверных показателей. Применение Иммуномакса в комплексе с традиционной терапией предотвращает развитие рецидивов болезни (12,5 % против 75,0 % в группе сравнения ( р< 0,01) и существенно сокращает срок лечения.
Журнал проблемы биологии и медицины -
В статье представлены результаты диагностического и хирургического лечения язвенной болезни желудка II типа у 354 больных. Язвы желудка II типа, то есть сочетанные язвы желудка и двенадцатиперстной кишки. Язвы желудка II типа имеют агрессивно-течение, чаще хлыстовое течение, большое количество хирургических осложнений и безрезультатное консервативное лечение. Рентгенологическая и эндоскопическая диагностика имеют свои особенности, поэтому необходимо знать некоторые другие признаки Атипичные резекции желудка должны быть операцией выбора.
-
Частота когнитивных и некогнитивных нарушений у пациентов молодого возраста с хроническими цереброваскулярными заболеваниями обусловлеными артериальной гипертензиейЦеребровакулярные заболевания длительное время могут проявляться только когнитивными нарушениями. Более чем в 1/3 обследований выявлена дисциркуляторная энцефалопатия 1-й стадии, легкие и умеренные когнитивные нарушения проявлялись при первой и второй стадиях дисциркуляторной энцефалопатии (ДЭ). Симптомы тревоги у больных с хронической цереброваскулярной патологией в 92,8% случаев наблюдались при II стадии дисциркуляторной энцефалопатии на фоне артериальной гипертензии и в 89,6% при II стадии дисциркуляторной энцефалопатии на фоне гипертонической болезни (ЭАГ). )
Журнал проблемы биологии и медицины -
Поражение почек - частое явление у пациентов с ревматологическими заболеваниями и может развиваться либо из-за самого заболевания или вторичного к лекарствам, используемым при лечении. Распространенность почечного поражения и его степень тяжести зависит от основного заболевания, а также от агрессивности терапии. Для большинства ревматологических болезней, поражение почек предвещает плохой прогноз и требует а1рессивного иммуносупрессивного лечения. Таким образом, важно диагностировать и лечить их на ранней стадии. С другой стороны, сгруппировать НСПС по большему или меньшему неблагоприятному влиянию на почки почти невозможно - сравнительных научных исследований очень мало. Но можно утверждать, что практически у всех НСПС (в т. ч. селективных ингибиторов ЦОГ-2) описаны побочные действия на почки. Важно добавить, что и другие обезболивающие препараты, например, ацетаминофен (всем известный как парацетамол), в отдельных случаях могут вызвать почечную недостаточность.
-
КАРДИОВАСКУЛЯРНЫЕ ИЗМЕНЕНИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ У БОЛЬНЫХ С ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНЬЮ ЛЕГКИХХОБЛ относится к наиболее распространенным болезням человека, что обусловлено, прежде всего, высокой распространенностью курения, загрязнением окружающей среды и повторяющимися респираторными инфекционными заболеваниями. Данная болезнь - одна из важнейших причин болезненности и смертности по всему миру. Неуклонный рост показателей заболеваемости населения обструктивными болезнями легких и тяжести их клинического течения с развитием осложнений ставят перед современной медициной проблемы разработки новых подходов к ранней диагностике и повышению эффективности терапии этих заболеваний. В этом плане актуальной проблемой представляется развивающиеся функциональные изменения со стороны сердечно-сосудистой системы при ХОБЛ и их своевременная коррекция.
Журнал кардиореспираторных исследований -
В статье описываются проявления хронической болезни почек (ХБП) в полости рта; важность ухода за полостью рта в ведении пациентов поскольку этому аспекту уделяется недостаточно внимания. Описано стоматологическое ведение пациентов с ХБП.
-
Факторы риска и их влияние на непосредственные результаты хирургического лечения неосложненных аневризм брюшной аорты
Каталог авторефератовАктуальность проблемы.Несмотря на большие успехи ангиохирургии, проблема хирургического лечения аневризм брюшной аорты не теряет своей актуальности. Мировая статистика здравоохранения регистрирует неуклонное увеличение заболеваемости аневризмой брюшной аорты (АБА). По данным L.J. Melton с соавт. (1984) и L.К. Bickerstaff с соавт. (1984) в США за 30 лет, начиная с 1951 г., число больных аневризмой брюшной аорты увеличилось в 7 раз. В Англии и Уэльсе по данным F.G. Fowkers с соавт. (1989) за тот же период выявлено 20-ти кратное увеличение аневризм брюшной аорты у мужчин и 11-ти кратное - у женщин. По результатам мультицентровых скрининговых исследований АБА выявлены у 8% обследованных (Е.С. Vourvouri, 2001), причем, в возрастной группе 64-69 лет АБА выявлена у 5,7% обследованных, а в возрасте 75-81 лет - у 8,9% (R.A.P. Skott с соавт., 2001). Подобная тенденция наблюдается и в других странах. Соответственно возрастает и смертность от АБА - разрыв аневризмы в ряде стран входит в десятку наиболее частых причин смерти среди лиц пожилого и старческого возраста (F.A. Lederle с соавт., 1990)
В настоящее время плановая резекция аневризмы стала признанным стандартом радикального лечения больных АБА и количество этих операций неуклонно растет. К примеру, в США ежегодно выполняется около 40 000 резекций АБА ( J.J. Grange с соавт., 1997). В Швеции за период с 1987-89гг. по 1993-95гг. число операций по поводу АБА увеличилось в 5 раз, и в настоящее время выполняется 10 операций на 100 000 населения (A.Hallin с соавт.,2001), хотя это в 1,5 - 2 раза меньше необходимого количества.. Однако, послеоперационная летальность еще достаточно высока и составляет 5-7% (А.В.Покровский с соавт., 1992; Ю.В.Белов с соавт., 1992; В.В.Вахидов с соавт., 1992; A.W. Bradbury с соавт., 1997; A.Hallin с соавт.,2001).
E.W. Steyeberg с соавт. (1995) обобщив данные литературы о 17238 операциях резекции АБА, привел среднюю летальность 6,8%.
Мультицентровые исследования в пяти крупнейших госпиталях Нидерландов выявили, что только 74% больных перенесли резекцию АБА без осложнений; 26% имели те или иные осложнения, причем у 9% наблюдаемые осложнения можно было отнести к тяжелым, а у 4.1% они привели к фатальному исходу (G.J. Akkersdijk с соавт.,1998). Сходные результаты получены и в Канадском кооперативном исследовании (K.W. Johnston с соавт.,1990). Установлено, что особенностью осложнений у большинства больных, явился их системный характер (L.L.Lau с соавт., 2001) Течение послеоперационного периода чаще всего осложняют кардиальные, респираторные, почечные, цереброваскулярные, а также осложнения, связанные с тромбозами и кровотечениями ( W.E.Lloyd с соавт., 1996; R.D. Sayers с соавт., 1997; J.D. Blankenstein с соавт.,1998; R. Ayari с соавт., 2001)
Бесспорное лидерство, без сомнения, принадлежит кардиальным осложнениям, частота которых колеблется от 10% до 20%. Причем, в общей летальности, кардиальным осложнениям принадлежит 50-70%. Цереброваскулярные осложнения, хотя и нередки, составляют не более 1-1.5%, однако летальность при них достигает 40%. Осложнения, связанные с тромбозами и кровотечениями в периоперационном периоде, достигают 2-5% (M.M.Reigel с соавт., 1987; K.W.Johnson с соавт., 1990; Н.Franklin с соавт., 1993; A.A.Milne с соавт., 1994)
Конечно, большое количество осложнений после резекций аневризм брюшной аорты обусловлено исходной тяжестью состояния пациентов, однако, практически значимую роль играют многие нерешенные тактические и технические вопросы подготовки пациентов к операции, этапность выполнения при сочетанных поражениях нескольких сосудистых бассейнов. Не менее значимо адекватное ведение самой операции и ближайшего послеоперационного периода, учитывающего возможность развития таких грозных осложнений как тромбозы и эмболии, мозговая и кардиальная смерть. До сих пор нет единого комплексного анализа результатов лечения неосложненных аневризм брюшной аорты и, соответственно, рекомендаций по профилактике возможных осложнений.
Все это и определило наши цель и задачи исследования.
Целью исследования является улучшение результатов хирургического лечения АБА путем разработки эффективной системы определения основных факторов риска оперативного лечения и оптимальной хирургической тактики, позволяющей предупредить возможные осложнения.
Научная новизна.Впервые проведен комплексный анализ показаний и противопоказаний к хирургическому лечению аневризм брюшной аорты
Выявлена наиболее значимая сопутствующая патология, способная во время вмешательства и в ближайшем послеоперационном периоде привести к грозным осложнениям и летальности. Предложены адекватные меры их профилактики и лечения.
Разработан алгоритм тактики хирургического лечения больных с сочетанной патологией коронарных артерий и поражением ветвей дуги аорты
Впервые изучено состояние системы гемостаза на всех этапах реконструктивной операции на брюшной аорте, начиная от кожного разреза до ушивания раны.
Выводы:
1. Предлагаемая оригинальная классификация АБА, основанная на взаимной зависимости от этиологии заболевания, локализации, сопутствующих заболеваний, клиники и её течения, позволяет определить стратегию ранней диагностики, оценить наиболее значимые факторы риска, этапность вмешательства при сочетанных поражениях сопредельных и отдаленных сосудистых бассейнов и, в конечном итоге, определить пути снижения осложнений и летальности у больных с АБА.
2. Наиболее информативными методами диагностики АБА являются дуплексное сканирование и компьютерная томография. Возможностей неинвазивной диагностики достаточно для установления размеров аневризмы, ее отношения к почечным артериям, а также выяснения состояния висцеральных ветвей и бифуркации аорты. Брюшная аортография показана больным с сопутствующей артериальной гипертензией для выявления состояния почечных артерий.
3. Достоверными факторами риска у этих больных являются ишемическая болезнь сердца (44,1%), артериальная гипертензия (49%), расстройства гемостаза ( практически у 100% ).
4. Ведущим сопутствующим заболеванием в развитии послеоперационных осложнений является ишемическая болезнь сердца. Ее долевое участие при аневризмах брюшной аорты составляет 40%. Послеоперационные кардиальные осложнения достигают 14,9%. Диагностика ишемической болезни сердца должна строиться на этапном выявлении поражении коронарного русла и его функционально-компенсаторных способностей.
5. Основными осложнениями послеоперационного периода после резекций АБА является острая сердечная недостаточность (14,9%), нарушения мозгового кровообращения (1,5%), острая почечная недостаточность (3,33%).
6. При выявлений у больных с АБА значимого поражения коронарного сосудистого русла принципиальным является решение вопроса этапности вмешательства. При 3-4 функциональных классах недостаточности кровообращения, появлении новых зон гипо- или акинезии, снижении фракции выброса ниже 40%, первым этапом необходимо выполнение операции реваскуляризации миокарда
7. Пр и сочетанном поражении брахиоцефальных сосудов у больных с АБА целесообразна оценка состояния мозгового кровотока. При наличии стеноза ВСА на 70% и более, наличии эмбологенной бляшки, двухстороннем гемодинамически значимом стенозе необходимо первым этапом производить вмешательство на сонных артериях .
8. Одним из наиболее сложных проблем реконструктивных операций при АБА являются сопредельное поражение почечных и висцеральных ветвей брюшной аорты. Принципиальным является их одномоментная реконструкция. Виды реконструкции этих ветвей должны быть вариабельными в зависимости от объема и протяженности патологического процесса.
9. У больных с аневризматическим поражением брюшной аорты исходно всегда имеются существенные нарушения системы гемостаза. У 30% больных с окклюзирующими заболеваниями аорты и ее ветвей в дооперационном периоде повышена активность тромбоцитарно-сосудистого звена гемостаза, снижена антитромботическая способность эндотелия сосудистой стенки и нарушены реологические свойства крови. У больных с аневризматическим поражением брюшной аорты отмечена активация фибринолиза .
10. Во время операции, по поводу аневризматического поражения брюшной аорты, после пуска кровотока уровень плазминогена повышается дополнительно на 30%, что является фактором риска геморрагических осложнений в периоперационном периоде. На 1-3 сутки после операции происходит значительное снижение антикоагулянтного потенциала крови -антитромбина-Ш на 25-27%, протеина С на 23-25%. Данный период является наиболее опасным в плане развития тромбогеморрагических осложнений.
11. При использовании стандартного гепарина во время операции происходит потребление антитромбина-Ш на 30-45 % и повышение агрегации тромбоцитов на 10%, что является угрожающим состоянием для возникновения тромбоза глубоких вен нижних конечностей с последующей ТЭЛА. При использовании фраксипарина во время реконструктивных сосудистых операций потребления антитромбина-Ш и повышения агрегации тромбоцитов не происходит, протромбиновое время, активированное частичное тромбопластиновое время, тромбиновое время удлиняются незначительно, что свидетельствует о целесообразности использовании его для профилактики тромбогеморрагических осложнений.
12. Применение предложенных нами методов диагностики по выявлению основных факторов риска во время операции и в ближайшим послеоперационном периоде, использование алгоритма этапности и объема вмешательства позволили существенно снизить количество грозных осложнений, при этом летальность уменьшилась в 4 раза, а число нефатальных осложнений - в 1,5 раза. -
Исследование эффективности гиполипидемической терапии при неалкогольной жировой болезни печени
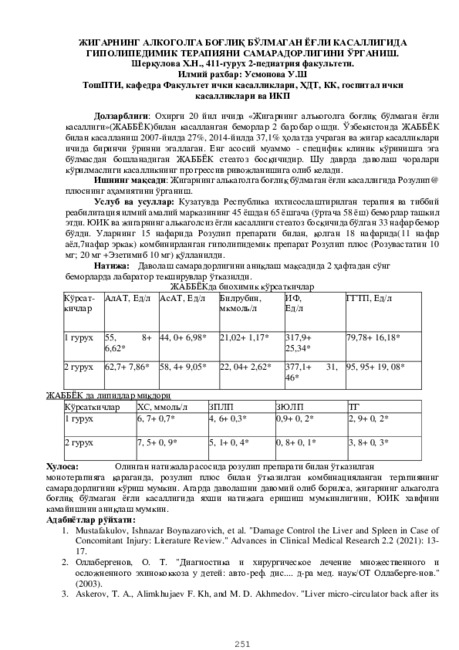
Научные работы одарённой молодёжи и медицина XXI векаОхирги 20 йил ичида «Жигарнинг алъкоголга боғлиқ бўлмаган ёғли касаллиги (ЖАББЁК)билан касалланган беморлар 2 баробар ошди. Ўзбекистонда ЖАББЁК билан касалланиш 2007-йилда 27%, 2014-йилда 37,1% ҳолатда учраган ва жигар касалликлари ичида биринчи ўринни эгаллаган. Енг асосий муаммо - специфик клиник кўринишга эга бўлмасдан бошланадиган ЖАББЁК стеатоз босқичидир. Шу даврда даволаш чоралари кўрилмаслиги касалликнинг прогрессив ривожланишига олиб келади.
-
Цель исследования - изучить патоморфологические изменения структур миокарда при дилятационной кардиомиопатии (ДКМП). Были получены материалы аутопсии случаев ДКМП в Республиканском центре патанатомии за последние 20 лет (2010-2020 гг.), А также проанализированы протоколы вскрытия и история болезни. Внезапное развитие сердечной недостаточности правого и левого желудочка при ДКМП, кардиалгии и стенокардии; В некоторых случаях при тромбоэмболии наблюдались сердечные аритмии, часто сопровождающиеся фибрилляцией желудочков, желудочковыми экстрасистолиями и блокадой проводимости. Гистологически в миокарде и эндокарде при ДКМП наблюдались следующие виды патоморфологических изменений: чрезмерное разрастание интерстициальной соединительной ткани, развитие миксаматоза, местами липоматоз. Основными изменениями, характерными для DKMP, были дилатация мышечных волокон, то есть истончение мышечных волокон, истончение, фрагментация и гомогенизация кардиомиоцитов, неупорядоченное расположение ядер и деформация и дистрофия из-за изменений в окружающей среде.
-
Болезни желчного пузыря и желчевыводящих путей у детей относятся к наиболее распространенным заболеваниям органов пищеварения. Аномалии развития и приобретенные деформации желчного пузыря могут иметь патогенетическое значение в нарушении пассажа желчи как один из причинно-значимых факторов различных патологических процессов со стороны билиарного тракта. Ультразвуковое исследование (УЗИ) является одним из основных методов диагностики аномалий развития и приобретенных деформаций желчного пузыря.
-
В связи с продолжающейся вспышкой новой коронавирусной инфекции в республиках исследование роли коронавирусов в возникновении массовых инфекционных заболеваний и пандемии становится особо актуальным. Целью нашей работы явилось изучение клинико-эпидемиологических особенностей коронавирусной инфекции. Нами было проведено комплексное клинико-лабораторное обследование 24 больных, в возрасте от 35 до 63 лет, с подтвержденным диагнозом "СOVID-19". Особенностью клинического течения "СOVID-19" характеризовалось преобладанием средне-тяжелой течение болезни и абсолютного преобладания контактно-бытового фактора в поддержании высокого уровня заболеваемости.
-
Сравнительная оценка эффективности детских зубных паст в профилактике стоматологических заболеваний
Актуальные вопросы профилактики стоматологических заболеваний и детской стоматологииНа сегодняшний день большой ассортимент зубных паст, как выбрать среди всех этих паст правильную пасту для каждого нашего пациента. Детские зубные пасты должны не только эффективно удалять налет, но и иметь профилактический эффект, а также быть безопасны для здоровья.
-
Эндотелиальная дисфункция при неалкогольной жировой болезни печени в зависимости от полиморфизма гена pnpla3Неалкогольная жировая болезнь пещни (НАЖБП) в XXI веке становится одной из наибогее распространенных форм поражения гепатобилиарюй системы во всем мире. Актуальность проблемы НАЖБП также определяется сочетаемостью с факторали риска, к которым относят абдоминальное ожирение, принадлежность к мужскому полу, инсулинорезистентность (ИР), сахарный диабет 2 типа и наличие диагностических признаков метаболического синдрома (МС) [1]. В современной концепции патогенеза НЛЖБП одно из ведущих мест занимает ИР тканей, что еще раз доказывает неразрывную связь понятий МС и НАЖБП [2,3]. Одной из обсуждаемых гипотез шляется предположение о том, что первичным дефектом, лежащим в основе ИР, является дисфункция эиотелиальных клеток сосудов или эндотелиальная дисфункция (ЭД)
Журнал вестник врача -
В статье представлены литературные данные о клинических проявлениях, методах лечения, диагностике и мерах профилактики эймериозной болезни кроликов.
-
Значение патогенетической терапии при неалкогольной жировой болезни печениВ последние годы во многих странах мира отмечается рост количества больных с неалкогольной жировой болезнью печени (НАЖБП) – самостоятельной нозологической формой хронического поражения печени невирусного и неалкогольного генеза, для которого характерна жировая дистрофия печени с воспалительно-некротическими изменениями ее паренхимы и стромы. НАЖБП выявляется у 15-30% населения западноевропейских стран и США и у 15% населения стран Азии [1].
Журнал проблемы биологии и медицины -
Сердечно-сосудистая патология занимает первое место в структуре заболеваемости и смертности населения в экономически развитых странах. Несмотря на то, что структура сердечнососудистых заболеваний и основные патологические состояния, послужившие причиной смерти у детей и взрослых, различны, очевидно, что формирование так называемых взрослых типов патологии начинается именно в детском возрасте. Поздняя диагностика и неадекватная оценка прогноза у детей лежат в основе высокой заболеваемости и смертности в старших возрастных группах, а успех профилактических программ напрямую зависит от ранней реализации этих программ. Гипертоническая и ишемическая болезни сердца, нарушения ритма, кардиомиопатии и даже атеросклероз нередко начинаются в детстве, прогрессируют и часто становятся причиной нетрудоспособности в более старшем возрасте. Положительный опыт стран с низким уровнем смертности от сердечнососудистых заболеваний показывает, что на успешность борьбы с этой патологией огромное влияние оказывают ее раннее выявление, лечение и профилактика в детстве.
-
Роль метрита после синдрома «трудные роды» в снижении санитарного качества молока у больных коров и его пригодности для изготовления сыровАннотация: Установлено, что развитие метрита у коров после оказания родовспоможения в результате аборта, дистоции, мертворождения, кесарева сечения, выворота матки или задержания последа сопровождается повышенным микробным и грибковым фоном матки, в их симбиотических отношениях. У коров без оказания родовспоможения во время родов, только с 5.. .9-го дня после родов у 35,37% коров половые органы были контаминированы различной не патогенной микрофлорой. У коров, которым оказывали родовспоможение, уже на 3-день после отела, было выделены бактерии, которые в 74,5% случаев были контаминированы патогенной микрофлорой S. aureus в 15,5%> случаев, Е. coli в 37%, К. pneumonia - 12%> и S. pyogenes в 10% случаев. Результатами микологических исследований выявили, что у коров в результате родовспоможения были выделены A. fumigatus, С. albicans и С. crusei. После оказания родовспоможения в результате мертворождения и дистоций доля случаев метрита составляет 60,0%. Для абортов, и задержания последа, доля случаев метрита составляет 80,0%, а для кесерева сечения 50,0% и выпадения матки - 80,0%>. Для грибов такой диапазон колеблется в пределах 5.. . 18% случаев. Установлено, что у коров при метритах в молоке больных коров достоверным изменением, с высокой степенью корреляции, подвергаются: содержание соматических клеток (СК) г=0,63, лактопероксидазы (ЛПО) г=0,65 и лактоферина (ЛФ) г=0,66. Молоко, полученное от больных коров метритом, показало в 2 раза выше общую бактериальную обсемененность, чем молоко, полученное от клинически здоровых животных. При этом имеет сниженное количество молочнокислых организмов.
Перспективы развития ветеринарной науки и её роль в обеспечении пищевой безопасности -
Изучены особенности типа личности больных ГБ (по критериям Юнга) и степень выраженности депрессивных расстройств у 42 больных гипертонической болезнью (ГБ). Выявлено, что при ГБ 55,8% больных имели тип А, 45,2% - тип характера. Среди мужчин преобладают лица типа А, среди женщин - типа В. При ГБ легкая депрессия диагностируется у 11,9%, умеренная депрессия у 21,4%, умеренная депрессия у 35,7% и тяжелая депрессия у 30,9% больных. Частота и тяжесть депрессивных симптомов при ГБ зависит от осложнений заболевания. При ПИКС (75,0%) по сравнению с больными стенокардией (66,0%) чаще регистрируются симптомы тяжелой и тяжелой депрессии. Ухудшение систолической функции сердца и сопутствующая сердечная недостаточность, мерцательная аритмия усугубляют симптомы депрессии