Поиск по библиотеке
Результаты поиска
-
МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ЗАМЕЩЕНИЯ ДЕФЕКТОВ КОСТНЫХ ТКАНЕЙ СИЛИКОФОСФАТНЫМ СТЕКЛОМВ данной статье даётся характеристика новому биоактивному силикофосфатному стеклу, разработанному в Туринском политехническом университете (Италия). Был проведен морфологический анализ новообразованной костной ткани, сформировавшейся в дефекте бедренной кости экспериментальных животных на различных сроках остеоинтеграции после имплантации силикофосфатного стекла 47,5В. Было отмечено, что с увеличением сроков заживления отмечается усиление репаративной регенераторной способности костной ткани в области дефекта, которая выражается в нарастании плотности костной ткани с наличием зрелых остеоцитов. Новообразованная кость в области имплантации характеризовалась высокой степенью зрелости на конечных сроках регенерации, что соответствует результатам исследования местного биоактивного стекла пастообразной формы. Таким образом, результаты эксперимента выявили как остеоинтеграционные, так и остеокондуктивные свойства исследуемого силикофосфатного стекла.
Медицина и инновации -
В статье приведены данные по судебно-медицинскому анализу переломов верхней челюсти. Среди обследованных лиц преобладали мужчины работоспособного возраста. Переломы верхней челюсти были открытыми, а также одно- и двусторонними. А при односторонних переломах верхней челюсти линия перелома проходила сагиттально по небному шву. Смещение костных отломков при переломах верхней челюсти зависит от следующих факторов: силы и направления удара, массы отломков, и силы тяги жевательных мышц.
-
Лечение переломов мыщелкового отростка нижней челюсти у больных с сочетанной черепно-мозговой травмойСреди сочетанных черепно-лицевых травм повреждения встречаются в 13,4-20,3% случаев [5, 12]. Смертность среди этих жертв высока и достигает 70-90% [5. 6]. Учитывая травматичность и техническую сложность операций при односторонних переломах мыщелкового отростка нижней челюсти со смещением костных отломков, сопряженных с возможными серьезными осложнениями (такими как повреждение верхнечелюстной артерии, ушно-височного нерва и мениска), мы предложили более сдержанный подход к назначению операции и использованию специального простой и функциональный ортопедический метод. После шинирования Тигерштедта в области последних коренных зубов на боковой стороне перелома мыщелка нижней челюсти с укорочением высоты ветвей были изготовлены и наложены предложенные нами специальные межзубные прокладки из фаст-пластика, затем наложено предчелюстное резиновое вытяжение. С помощью этих подушечек выравнивается прикус. Наш метод позволяет надежно зафиксировать фрагменты в нужном положении, снять нагрузку с поврежденного сустава с той же функцией. Это способствует раннему восстановлению функции нижней челюсти. Это защитит фиксацию крупных сосудов, ветвей лицевого нерва и образование рубцов на коже. Таким образом, данная методика может быть рекомендована в качестве метода выбора при лечении переломов мыщелкового отростка нижней челюсти со смещением в целом и при сочетанных черепно-мозговых и челюстно-лицевых травмах в частности.
Стоматология -
Особенности первичной диагностики и алгоритм дальнейшей маршрутизации пациентов с новообразованиями орофарингеальной области на стоматологическом приемеОнкологические процессы головы и шеи это большое количество опухолей имеющих различное течение и требующих разного лечения. В запущенных стадиях это лечение может приводить к потере жизненно важных функции и нарушать внешний облик человека с появлением костных и мягко-тканных дефектов [3]. Но если этот процесс выявляется в самом начале при бессимптомном течении или же на I стадии заболевания, то в 95-97% случаев может быть произведено удаление новообразования без инвалидизации [5]. На данном этапе развития современной медицины, при помощи лучевой терапии и эндоскопической хирургии, возможно эффективно лечить онкологические процессы головы и шей на I и II стадиях заболеваний [2, 6]. Применительно к использованию эндоскопической хирургии снижается риск развития психологической травмы больных, за счет отсутствия больших разрезов [8]. В данной статье проанализированы, обследованы и проанкетированы 217 пациентов, в возрасте от 30 до 89 лет, жителей города Челябинска и области с подтверждённым диагнозом злокачественного новообразования орофарингеальной зоны, из которых 127 человек составили мужчины и 90- женщины. Из общего количества пациентов 30% первично обратились к врачу – стоматологу. Наибольшее число случаев злокачественных новообразований определяется в возрасте от 50 до 69 лет у обоих полов. Пациенты, проживающие в Челябинске, статистически значимо (р<0,05) реже встречались, в совокупности,по обращаемости, чем пациенты, проживающие в челябинской области. Первичные опухоли типа Т1 статистически встречались значимо (р≤0,05)чаще. Отсутствие региональных метастазов (N0)встречалось статистически значимо (р≤0,05) чаще.Также чаще статистически значимо выявлено новообразований с высокой степенью дифференцировкой клеток (G1). Наиболее чаще (р≤0,05) злокачественные новообразования локализовались на языке и губах. Ороговевающая форма плоскоклеточного рака встречалась статистически значимо (р<0,001) чаще.
Медицина и инновации -
Актуальность: В последние годы в результате увеличения числа техногенных катастроф, криминальных разборок и дорожно- транспортных происшествий (ДТП) количество пострадавших с переломами скуловой кости увеличилось и составляет от 20 % до 37,5 % всех повреждений костей лица . При переломах скуловой кости в 39 % случаев имеется повреждение нижней стенки орбиты, в 6,6 % случаев переломы сочетаются с повреждением глазного яблока, вспомогательного аппарата глаза (в 25,5%) и мягких тканей лица в 72,2 % (Дроздова Е.А., Бухарина Е.С.2012). Травматические повреждения скулоорбитального комплекса и стенок глазницы характеризуются смещением костных фрагментов, формированием мелкооскольчатых переломов нижней стенки орбиты, приводящих к деформации глазницы, пролапсу её содержимого в верхнечелюстную пазуху с ущемлением нижней косой мышцы глаза и развитию ограничения подвижности глазного яблока, диплопии, гипо- и энофтальма (Josef J.M., Glavas I.Р.2011). Тяжелые травмы средней зоны лица приводят не только к анатомофункциональным нарушениям, но и к значительному обезображиванию пациента, тяжелым психическим нарушениям, социальной дезадаптации и инвалидизации больных трудоспособного возраста
-
Причины нарушения консолидации перелома костей голени при применении внеочагового компрессионно-дистракционного остеосинтеза и пути их предупрежденияВ статье представлены результаты лечения 540 больных с переломами костей голени с применением компрессионно-дистракционного остеосинтеза по Илизарову. Больные разделены на две группы. В первую группу включены 486 больных. Им применена одномоментная ручная репозиция отломков и фиксация их аппаратом Илизарова из 4 колец. Оставшиеся после смещения отломки сопоставлены в аппарате постепенно. 80% случаев сращения переломов наступило в срок, а у 20 % пациентов наблюдалась слабая консолидация, несращения переломов и ложные суставы. Вторую группу составил 54 больных. Им была произведена полная репозиция отломков под контролем ЭОП и фиксированы в аппарате Илизарова из 4 колец. В лечении второй группы пациентов особое внимание уделено на полное сопоставление костных отломков и жесткой фиксации их в аппарате. У всех пациентов второй группы сращение перелома наступило в сроки, кроме одного, у которого наблюдались сопутствующие заболевания - ожирение 111 степени и сахарный диабет. Положительные результаты получены у пациентов второй группы, где сразу произведены полная репозиция и жесткая фиксация отломков до сращения перелома.
Журнал вестник врача -
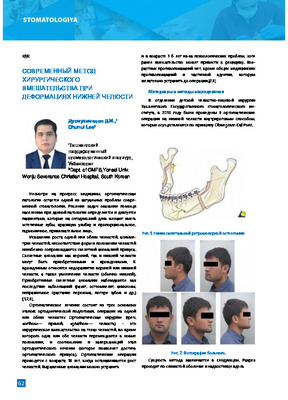
Etiology, Classification, Frequency of Bone Defects and Lower Jaw Deformation (Literature Review)
in LibraryIn peacetime, non-firearms of the lower jaw are usually observed. They arise as a result of resection or disarticulation of the jaw (in connection with a benign or malignant tumor), its elongation in the elimination of underdevelopment, after suffering osteomyelitis or overly extensive and uneconomical sequestrectomy, after an accidental trauma, etc. [6,9]. Among the many reasons that lead to the occurrence of defects in this localization, oncological pathology takes the first place, with malignant tumors accounting for up to 16% of cases, benign ones - up to 42.9% [10, 11, 12]. Traumatic injuries, gunshot and non-gunshot wounds of the maxillofacial region, leading to defects of the lower jaw of various lengths, occur in 28.5% of cases [7].
-
В статье указывается о взаимосвязи успешного применения альгината кальция, как одного из кальций содержащих соединений в изменении основных биохимических показателей крови, путем уплотнения костных балок, как основного показателя интенсивности укрепления роста костной ткани при экспериментальном остеопорозе.
-
Дентальной имплантации для сохранении зубо-альвеолярного сегмента верхней челюсти с помощью метода “root membrane”
in LibraryПротезирование вторичных адентий, которые длительное время присутствуют в верхней и нижней челюстях, является одной из актуальных проблем стоящих перед стоматологами. Одним из современных методов устранения этой проблемы, является дентальная имплантология. Одним из сдерживающих факторов для широкого распространения имплантации является недостаточный объем костной ткани для установки имплантата. Процесс дентальной имплантации во фронтальную часть верхней челюсти, которая на высоком уровне атрофирована или сопровождается вертикальным переломом, зубов, требует дополнительных костных изделий и длительного реабилитационного периода, причина этого в том, что вестибулярная пластинка фронтальной части верхней челюсти тонкая и он характеризуется переломом во время удаления зуба. Атрофия костной ткани после удаления зубов является одним из важнейших вопросов современной стоматологии, так как значительная атрофия костной ткани челюстей делает невозможным выполнение внутрикостной имплантации, а также создает серьезные трудности при ортопедическом лечении пациентов.
-
За период 2010-2015 гг. наблюдались 42 пациента с одонтогенными кистами челюстей. Из них протяженные дефекты челюстей наблюдались у 32 больных. Для заполнения костной полости этим больным использовали богатую тромбоцитами плазму крови. В первые 12 часов послеоперационного периода инфильтрат ные края раны были выражены у 2 больных. Ликвидация послеоперационных рубцов наблюдалась на 6-7 сутки. Через месяц и последующие сроки наблюдения жалоб со стороны больных не было, слизистая оболочка после операции была бледно-розового цвета, без спаек. На 6-м месяце наблюдались полное восстановление дефектов рентгенологического обследования. Правильное использование костно-пластических материалов будет способствовать замещению крупных костных дефектов с органотипическим образованием кости, соответствующим анатомии области, в оптимальные сроки, что сокращает период послеоперационного реабилитационного периода больных и способствует раннему функциональному напряжению органов
-
КОМПЛЕКСНЫЙ ПОДХОД ПРИ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ ПАЦИЕНТОВ С ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ, ПЕРЕНЕСШИХ КОВИД-19
Медицина и инновацииНесмотря на преимущества дентальной имплантации, имеются некоторые сложности в использовании этого метода у пациентов с заболеваниями, возникшими после перенесенной коронавирусной инфекции. Количество и качество костной ткани является важным фактором, который может отразиться на исходе лечения дефектов зубных рядов методом дентальной имплантации. Установлено, что с общим снижением костной массы в иериимплантационной зоне больных, страдающих хроническими заболеваниями и перенесенной инфекцией Кавид-19, уменьшаются темпы физиологической и репаративной регенерации, уменьшается удельный вес непосредственно костных структур и параллельно увеличивается доля губчатого компонента, а также отличается нарастанием примитивной грубоволокнистой кости и хондроидной зоны в имплантационной зоне.
-
Приводится опыт хирургического лечения челюстно-лицевой деформации внутриротовым доступом. Предпочтение отдается ретромолярной остеотомии, в основе которой лежит, операция Dal Pont,крепление костных фрагментов осуществляется титановыми минипластинами. Лечение таких пациентов проводится совместно с врачом-ортодонтом.
-
Повышение эффективности дентальной имплантации при сохранении зубо-альвеолярного сегмента верхней челюсти с помощью метода “root membrane”
in LibraryПротезирование вторичных адентий, которые длительное время присутствуют в верхней и нижней челюстях, является одной из актуальных проблем, стоящих перед стоматологами. Одним из современных методов устранения этой проблемы, является дентальная имплантология. Одним из сдерживающих факторов для широкого распространения имплантации является недостаточный объем костной ткани для установки имплантата. Процесс дентальной имплантации во фронтальную часть верхней челюсти, которая на высоком уровне атрофирована или сопровождается вертикальным переломом, зубов, требует дополнительных костных изделий и длительного реабилитационного периода, причина этого в том, что вестибулярная пластинка фронтальной части верхней челюсти тонкая и он характеризуется переломом во время удаления зуба. Атрофия костной ткани после удаления зубов является одним из важнейших вопросов современной стоматологии, так как значительная атрофия костной ткани челюстей делает невозможным выполнение внутрикостной имплантации, а также создает серьезные трудности при ортопедическом лечении пациентов.
-
РЕКОНСТРУКЦИЯ ПАТОЛОГИИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА С ИСПОЛЬЗОВАНИЕМ МАТЕРИАЛОВ ИЗ НИКЕЛИДА ТИТАНАХирургическое лечение больных с заболеваниями и повреждениями височно-нижнечелюстного сустава (ВНЧС) проводят у лиц с травматическими повреждениями и их осложнениями, вторичными деформирующими остеоартрозами, деструктивными изменениями возникших в результате гнойно-воспалительных, опухолевых и опухолеподобных процессов, врожденных и приобретенных аномалий, костными анкилозами, а такжепри деструктивных процессах костно-хрящевых структур с замещением их на трансплантационные и имплантационные материалы, и является одной из сложных, важных проблем современной челюстно-лицевой хирургии. Из традиционных материалов, на сегодняшний день в клинической практике наиболее широко используются: ауто-, алло-ксенотрансплантаты, сложные аутоваскуляризированные аутотрансплантаты, а также различные виды имплантационных конструкций. Однако, как показывают публикации последних лет, и клиническая практика, применение этих материалов в указанных целях имеет тенденцию к снижению в связи с их недостатками обусловленные резорбцией или отторжением пересаженных материалов, гибели остеоцитов, остеобластов и разрушения остальных живых клеточных структур, в том числе трудности использования микрохирургической технологии [1,4,6,8]. Эндопротезирование головки височно-нижнечелюстного сустава, тела и ветви нижней челюсти показано в случаях, когда невозможно применение костных трансплантатов алло- и аутогенного происхождения. [1,4,7,8]. В указанном направлении огромный вклад внесли исследования, связанные с разработкой технологии получения пористых и беспористых материалов на основе никелид титана, выполненные в Сибирском физико-техническом институте [2]. Эндопротезы, изготовленные из данного сплава, хорошо переносится тканями организма, обладают высокой биологической инертностью, отсутствием токсичности и отвечают всем требованиям, предъявляемым к имплантационным материалам.
Медицина и инновации -
Клиника одонтогенного гнойного остеомиелита нижней челюсти у детей
Актуальные вопросы хирургической стоматологии и дентальной имплантологииСогласно определению М.М. Соловьева (1979), одонтогенный гнойный остеомиелит — это инфекционно-воспалительный процесс с признаки воспалительной реакции со стороны костных структур и прилежащих мягких тканей без выраженной деструкции кости. Как показали наши наблюдения, у детей гнойный одонтогенный остеомиелит поражает нижнюю челюсть довольно часто. Степень распространенности гнойного инфекционно-воспалительного процесса челюсти может быть различной от I А , III Б степени.(М.Азимов и соавторы 2019г) Данные о распределении больных гнойным одонтогенным остеомиелитом в зависимости от фазы заболевания, возраста и распространенности процесса представлены в таблице В эту таблицу включены больные, у которых зона первичного инфекционно-воспалительного процесса ограничена пределами пародонта зуба, явившегося входным воротами для инфекции, т.е. больные гнойным периоститом, находившиеся на стационарном лечении в клинике детской стоматологии. Необходимость их рассмотрения вместе с остеомиелитом диктуется тем, что инфекционно-воспалительный процесс надкостницы у детей может за короткий срок распространиться на костные структуры челюсти, вызывая развитие остеомиелита.
-
Цель: изучение особенностей клинического течения агрессивной формы пародонтита. Материал и методы, при клиническом обследовании оценивали данные 34 пациентов с агрессивной формой пародонтита. Учитывали анамнез, жалобы пациентов, уточняя факторы, которые в каждом конкретном случае определяли возникновение агрессивного пародонтита и его течение: наследственную отягощенность, вредные привычки, анатомо-топографические особенности полости рта. Результаты: как показали наблюдения, несоответствие данных клинического обследования и рентгенологической картины у больных с агрессивной формой пародонтита приводит к поздней диагностике заболевания, что диктует необходимость использования параклинических диагностических методов (молекулярно-биологических. иммунологических), чрезвычайно полезных и весьма информативных для ранней диагностики АП, уточнения характера, степени активности и глубины поражения тканей пародонта Выводы: у больных агрессивной формой пародонтита старше 35 лет с длительным течением заболевания (10 лет и более) развиваются тяжелые деструктивные изменения мягких тканей и костных структур пародонта, обусловленные частыми обострениями заболевания и неэффективностью лечения.
-
ОСНОВНЫЕ ПРИНЦИПЫ ВЕРТИКАЛЬНОЙ АУГМЕНТАЦИИ С ДЕНТАЛЬНОЙ ИМПЛАНТАЦИЕЙНаибольшей актуальностью среди разнообразной проблематики в современной челюстно-лицевой хирургии являются повреждения костей лицевого черепа, которые ориентированы в вертикальной плоскости и требуют вертикального восстановления, то есть мероприятий по наращиванию по вертикали. Подавляющая часть среди всех оперативных вмешательств по данному направлению, производимых при имплантации стоматологического типа в области пластики костных тканей направлены на аугментацию в вертикальном направлении по проекции пазухи верхней челюсти, для чего часто используется синус-лифтинг, кроме того, используется и наращивание высоты альвеолярного гребня по щечно- оральному направлению. Имплантаты могут быть изготовлены из имеющей искусственное происхождение костной стружки. Направлением основного смысла данной статьи будет наращивание объема альвеолярного отростка сверху вниз для обеспечения основания для устойчивого результата дентальной имплантации.
Журнал стоматологии и краниофациальных исследований -
Поиск новых и совершенствование уже существующих пластических материалов для замещения врожденных или приобретенных дефектов костей остается одной из главных и актуальных проблем в современной восстановительной и реконструктивной хирургии. В настоящее время для пластики костных дефектов используются биоматериалы естественного происхождения, - аутотрансплантаты, аллоимплантаты, ксеноимплантаты и искусственные биоматериалы (аллопластические имплантаты) и их комбинации. Обладая определенными достоинствами и недостатками, все они, по строгим показаниям, используются в реконструктивной ортопедии.
-
Анализ результатов прямой телерентгенографии у пациентов с вторичными деформациями зубного ряда в сменном прикусеАвтором у 32 детей проводили телеренттенографию головы в прямой проекции (из них 14 мальчики и 18 девочки) от 6-14 лет в периоде сменного прикуса, с вторичными деформациями зубных рядов со смешением межрезпевой центральной линии в сторон}- дефекта. В результате клинического осмотра и проведенного ренттеноцефалометрического анализа прямых телерентгенограмм обследованные дети были разделены на три группы в зависимости от степени смешения межрезпевой центральной линии в сторону дефекта. На основании полученных данных можно отметить, что при увеличении смешения межрезпевой центральной линии в сторон}' дефекта в трансвер зальном направлении размеры костных структур черепа и степень их ассиметрии не находятся в прямой зависимости.
Стоматология -
Подбор эффективного режима стериллизации новых остеопластических материалов
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4Восстановление и замещение дефектов костной ткани, полученных в результате механических травм, хирургических вмешательств и др., продолжает оставаться актуальной медицинской и социальной проблемой. Одним из решений данной проблемы явилась разработка скаффолдов, которые представляют собой трехмерные пористые или волокнистые матрицы, основная функция которых состоит в обеспечении механического каркаса для костных клеток.
-
ИСПОЛЬЗОВАНИЕ КОСТНОПЛАСТИЧЕСКИХ МАТЕРИАЛОВ ДЛЯ ВОССТАНОВЛЕНИЯ ПОЛОСТНЫХ ДЕФЕКТОВ ЧЕЛЮСТНО ЛИЦЕВЫХ КОСТЕЙОписаны свойства и состав различных современных материалов,предназначенных для восстановления костных дефектов. Проанализированы преимущества и недостатки имеющихся костнозамещающих материалов. Особое внимание уделено их способности восстанавливать костные дефекты и сохранять первоначальный объем.
Стоматология -
Оценка эффективности способа аутокостной пластики для увеличения объёма костных тканей при атрофии альвеолярного гребня.
-
СРАВНИТЕЛЬНЫЙ АНАЛИЗ СПОСОБОВ ЛЕЧЕНИЯ ВДАВЛЕННЫХ ПЕРЕЛОМОВ ПЕРЕДНЕЙ СТЕНКИ ЛОБНОЙ ПАЗУХИРабота посвящена нашему опыту лечения переломов передних стенок лобных пазух. Распространенность переломов стенок лобных пазух интенсивно растет. Для профилактики воспалительных осложнений необходимо использовать малотравматичные хирургические методы лечения. Применение накостной фиксации костных отломков при вдавленных переломах передней стенки лобной пазухи позволяет получить хороший косметический и функциональный результат. Такое бережное отношение к костным фрагментам создает благоприятные условия для регенерации передней стенки лобной пазухи и сократить сроки пребывания пациентов в стационаре.
Журнал стоматологии и краниофациальных исследований -
Дентальной имплантации для сохранении зубо-альвеолярного сегмента верхней челюсти с помощью метода “root membrane”
in LibraryПротезирование вторичных адентий, которые длительное время присутствуют в верхней и нижней челюстях, является одной из актуальных проблем стоящих перед стоматологами. Одним из современных методов устранения этой проблемы, является дентальная имплантология. Одним из сдерживающих факторов для широкого распространения имплантации является недостаточный объем костной ткани для установки имплантата. Процесс дентальной имплантации во фронтальную часть верхней челюсти, которая на высоком уровне атрофирована или сопровождается вертикальным переломом, зубов, требует дополнительных костных изделий и длительного реабилитационного периода, причина этого в том, что вестибулярная пластинка фронтальной части верхней челюсти тонкая и он характеризуется переломом во время удаления зуба. Атрофия костной ткани после удаления зубов является одним из важнейших вопросов современной стоматологии, так как значительная атрофия костной ткани челюстей делает невозможным выполнение внутрикостной имплантации, а также создает серьезные трудности при ортопедическом лечении пациентов.
-
В настоящее время средн причин смертности и инвалидности в Узбекистане, травмы вышли на второе место, уступая лидерство лишь сердечно сосудистым заболеваниям. Травмы челюстно-ли девой области составляют до 8% всех травма тических заболеваний человека. В современной реконструктивной хирургии челюстно-лицевой области и стоматологической имплантологии широкое распространение получили различные остеозамещающие материалы. Данные материалы используются для замещения костных дефектов, реконструкции лицевого скелета н.т.д. Все осте озамещающие материалы применяются с целью восполнения дефекта костной ткани путем реге нерацни, но не репарации. Эффективность реге нерации напрямую зависит от вида применяемогоматериала. В обзоре рассматриваются последние литературные данные по использованию плазмо-геля при лечении травм и переломов нижней че люсти. Представленный литературный обзор по казывает возможности применения обогащенного тромбоцитами плазмогеля при переломах нижний челюсти для стимуляции остеогенеза, который яв ляется современным дополнительным инструмен том в арсенале врача, положительно влияющим на остеогенез и дополнительно стимулирующим ре генеративные способности тканей. Для поиска нн формации на данщто тему использованы база дан ных: Scopus, SpringerNature, Ebsco, Google scholar, РИНЦ за период 2010-2021 гг.