Поиск по библиотеке
Результаты поиска
-
Электронное микроскопическое изображение миокарда при дилятатционная кардиомиопатии
Журнал биомедицины и практикиВ данной статье исследуется уровень электронной микроскопии структурных изменений, которые развиваются в миокарде в результате дилатационная кардиомиопатии (ДКМП). Фрагмент миокарда пациента из DK.MP был подготовлен в определенном порядке для электронной микроскопии. Результаты показывают, что ДКМП инфаркт миокарда проявляется деструктивными изменениями кровеносной и соединительной ткани, кровообращением, отеком, дистрофией, разрушением субмикроскопических структур. Дистрофия, атрофия и разрушение органелл в саркоплазме кардиомиоцитов привели к разрушению всех органелл, включая уменьшение ультраструктуры митохондрий, деформацию и распад кристаллов, вакуолизацию матрикса, липидизацию и отложение солей кальция. Миофибриллы характеризуются деформацией, разрыванием саркомеров, неупорядоченным расположением структур актина и миозина, отделением друг от друга, в одной из которых хранится только миозин, а в другой - актин.
-
У 25 больных применили новый метод лечения атрофическим ринитом фонофорезом. Лечение проводили ультразвуковым аппаратом УТП-1 с модифицированным излучателем (размер головки-1 см‘). Озвучиванию подвергали область спинкиии скатов наружного носа, предварительно смазанных вазелиновым маслом, при этом в нос впрыскивали препарат Олифрин. Применяли ультразвук интенсивностью 0,15-0.2 вт/см‘ в непрерывном режиме. Продолжительность воздействия 5 мин. Процедуры проводили через день. Курс 10-15 процедур. Непосредственно положительный эффект отмечен у всех больных; у 8 больных исчезли все симптомы заболевания, у 12 больных наиболее тягостные симптомы( -затруднение носового дыхания, образование корок), у 5 больных наблюдалось ослабление симптомов. У 15 больных применен только ультразвук и введение в носовую полость тампонов с оливковым маслом. Исчезновение симптомов заболевания отмечено у 5 больных, у 10 больных сухость в носу не исчезла. Результаты лечения прослежены в сроки от 3 до 6 месяцев. Рецидив заболевания со значительным ослаблением симптомов отмечен у 5 больных, получавших ультразвук, и у 3 леченных фонофорезом.
-
In case of severely atrophic alveolar ridge in posterior area of mandible and maxilla, Ridge Augmentation with bone graft, Distraction Osteogenesis, Implantation with short and wide Implant, Inferior Alveolar Nerve Transpositioning, Bypass mandibular canal is possible for implant restoration.
-
Применение пъезохирургии в хирургическом стоматологии
Актуальные вопросы хирургической стоматологии и дентальной имплантологииНаучно-технический прогресс требует развития медицины. Это требует производства новых материалов и оборудования, с одной стороны, и создания новых технологий
-
ПРЕИМУЩЕСТВА ДВУХЭТАПНОЙ ИМПЛАНТАЦИИ С ПРИМЕНЕНИЕМ ПЬЕЗОИНСТРУМЕНТОВ ДЛЯ КОСТНОГО РАСЩЕПЛЕНИЯ И АУТОГЕННОЙ ПЛАЗМЫ КРОВИ, ОБОГАЩЕННОЙ ТРОМБОЦИТАМИПовышение эффективности лечения пациентов при проведении отсроченной двухэтапной имплантации с использованием аутогенной плазмы крови, обогащенной тромбоцитами. Материал и методы: проведено комплексное обследование и хирургическое лечение 17 пациентов в возрасте от 35 до 65 лет с вторичной частичной адентией. Пациентам 1-й группы введено 27 имплантатов по обычной общепринятой методике, больным 2-й группы введено 14 имплантатов. В этой группе при проведении отсроченной двухэтапной имплантации применяли аутогенную плазму крови, обогащенную тромбоцитами. Результаты: у пациентов 2-й группы при проведении отсроченной двухэтапной эндооссальной имплантации винтовыми имплантатами использование аутогенной плазмы крови, обогащенной тромбоцитами, в форме мембраны способствовало благоприятному протеканию раннего послеоперационного периода, уменьшению количества воспалительных осложнений при полном отсутствии периимплантита в позднем послеоперационном периоде. Выводы: применение аутогенной плазмы крови, обогащенной тромбоцитами, позволило провести интеграцию кости и заживлению раны без каких-либо послеоперационных осложнений.
Стоматология -
Диагностическая ультразвуковая эхоостеометрии альвеолярного отростка нижней и верхней челюсти
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4Поиск высокоинформативных и безопасных методов оценки состояния костной ткани остается актуальным направлением исследований в современной стоматологии. Для наблюдения за процессами репаративной регенерации костной ткани альвеолярных отростков челюстей под воздействием лечения на сегодняшний день использована методика ультразвуковой остеометрии — современного метода исследования плотности костной ткани, основанного на времени прохождения ультразвука (УЗ) через костную ткань.
-
Морфологическая оценка остеорегенрации после НКР с применением различным костнопластических материалов
СтоматологияДефицит мягких тканей при атрофии альвеолярного гребня создаёт сложности для выполнения направленной костной регенерации (НКР), успех которой в определенной степени зависит от закрытия раны без натяжения. В исследовании была изучена влияние метода предварительного расширения мягких тканей на последующие процессы ремоделирования костной ткани путём гистологического исследования биоптатов после НКР с применением остеопластических материалов различного
-
Состояние минеральной плотности костей и уровень витамина Д у детей с ожирением.
Современная медицина глазами молодых ученыхНа современном этапе оотносительно недавним и мало разработанным вопросом является взаимосвязь ожирения и метаболизма костной ткани, в первую очередь с позиции обеспеченности витамином Д. Все имеющиесяя данные по этой проблеме противоречивы, немногочисленны и выполнены в основном взрослой популяции пациентов. В связи с этим мы поставили перед собой цель: изучить особенности формирования остеопенических расстройств при дефиците витамина Д на фоне ожирения и избыточной массы тела у детей
-
Морфофункциональная оценка ремоделированной костной ткани после направленной костной регенерации у больных сахарным диабетомМатериалами настоящего исследования явились данные клинико-рентгенологического обследования такие как, конусно-лучевой компьютерной томографии, радиовизиграфии, частотно-резонансного анализа, которым были выполнены костно-пластические вмешательства на верхней и нижней челюстях. Из всех применяемых в имплантологии рентгенологических методик конусно-лучевая компьютерная томография является наиболее предпочтительной для анализа морфофункционального состояния ремоделированной костной ткани, так как позволяет визуализировать костный регенерат в многоплоскостном и объемном режимах, оценить его топографию, протяженность, структуру и спланировать следующий этап имплантологического лечения.
Стоматология -
Мониторинг остеоннтеграции имеет принципи альное значение не только в период приживления имплантата и определения кри тернев для передачи пациента на ортопедический этап лечения, но необходим и в динамике наблю дения при дальнейшей эксплуатации ортопеда ческой конструкции. Суммируя многочисленные обоснования и практики, С.С. Серегин (2016) [1] указывает, что наиболее рациональным является трехкратное наблюдение за пациентами с орто педическнми конструкциями с опорой на внутри костные имплантаты в течение первого года после их установки (например, через 3, 6 и 12 мес.), а в дальнейшем - ежегодная диспансеризация.
-
Динамика минерального состава костей в условиях внеклеточной дегидратации и в период реадаптации у адаптированных к внеклеточному обезвоживанию крыс с различным типом автономной регуляцииИсследование проведено на адаптированных к внеклеточному обезвоживанию белых лабораторных крысах-самцах с различным типом автономной нервной системы. Изучали содержание в плечевых костях экспериментальных животных некоторых неорганических макро- и микроэлементов а также динамику их содержания при тяжелом внеклеточном обезвоживании и в период реадаптации 1,3 и 6 педель. Установлено, что количественные характеристики состава макро- и микроэлементов в костной ткани экспериментальных животных зависят от типа их автономной нервной системы. Доказано, что костная ткань плечевых костей белых лабораторных крыс с парасимпатотоническим типом АНС характеризуются большей резистентностью к воздействию обезвоживающего фактора и сохранением регенерационных свойств, что проявляется лучшими показателями восстановления в рсадап-тационный период.
Журнал вестник врача -
Хроническая ишемия головного мозга при нарушения гемодинами брахиоцефальных сосудов у детей с дефектами и деформациями нижней челюсти
Научные работы одарённой молодёжи и медицина XXI векаФункционирование головного мозга в условиях хронической недостаточности кровоснабжения само по себе является стрессорным фактором. В связи с этим можно предполагать, что при хронической ишемии головного мозга запускается комплекс адаптационных механизмов, направленных на приспособление к имеющимся условиям существования.
-
Оптимизация применения методики направленной регенерации на основе богатой тромбоцитами плазмы среди пациентов с частичной вторичной адентией верхней челюсти
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4У пациентов при дефектах зубных рядов дентальная имплантация остается перспективным и распространенным методом лечения, в результате которого эффективно корректируются функции зубочелюстной системы и эстетические недостатки лица.
-
Параметры жевательных мышц у детей с зубочелюстными аномалиями при мышечно- суставных дисфункциях ВНЧС.
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4Асимметричное сокращение жевательных мышц приводит к несогласованному движению обеих нижнечелюстных головок в суставных ямках, что вызывает повреждение суставных поверхностей, сдавление отдельных участков внутрисуставного диска, дистальное смещение головок нижней челюсти.
-
НЕПОСРЕДСТВЕННЫЕ И ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ РЕАБИЛИТАЦИИ ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ С ДЕФЕКТАМИ ВЕРХНЕЙ ЧЕЛЮСТИЦель: усовершенствование реабилитационного лечения больных с дефектами челюстно-лицевой области путем разработки новых эндо-экзоортопедических аппаратов. Материал и методы: проанализированы результаты лечения 107 онкологических больных с послеоперационными дефектами челюстно-лицевой области, у которых применяли различные методы. Результаты: При комплексной реабилитации восстановления по шкале доктора Коркиевского удается добиться у 80-85% больных со злокачественными опухолями и дефектами челюстно-лицевой области. Выводы: полученные результаты могут* использоваться в практической стоматологии, онкостоматологии, онкопсихологии, в клиниках, онкологических отделениях головы и шеи. поликлиниках, а также в учебном процессе в медицинских институтах.
Стоматология -
Определение эффективности озонотерапии суставных повреждений мягких тканей лица и челюсти
Журнал биомедицины и практикиСочетанные травмы челюстно-лицевой области занимают особое место среди травматических повреждений скелета человека вследствие функциональных и косметических особенностей. Раны мягких тканей челюстно-лицевого области (ЧЛО) имеют ряд особенностей, которые отличают их от повреждений других частей тела. В этой статье перечислена информация о физических, химических свойствах озона и воздействие на заживление ран мягких тканей сочетанной травмы челюстно лицевой области.
-
Применение скелетной опоры при интрузии жевательных зубов верхней челюсти
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 5Часто бывает трудно провести протезирование отсутствующих моляров из-за экструзии антагониста. Тем не менее, некоторые проблемы могут быть преодолены при успешной интрузии моляров с помощью микроимплантов, если направление и величина силы тщательно контролируются. Обычные методы ограничены в вмешательстве и зависят от роста пациента. В настоящее время микроимпланты являются эффективными инструментами в использовании в качестве скелетной опоры для интрузии моляров без какой-либо постороннего эффекта и не требуют соблюдения пациентом режима. Они обеспечивают минимальную инвазивность, просты в использовании и недороги. Многие отчеты показали удовлетворительные результаты интрузии задних зубов с использованием микроимплантов.
-
Эффективная декомпрессия кисты, достигаемая путем создания «окна» в костной полости, позволяет не только санировать полость кисты антисептическими растворами, но и получить необходимый гистологический материал (костный материал и оболочку кисты). Заполнение дефекта костной полости новообразованной костной тканью происходит в результате вторичного остеогенеза.
-
Описано собственное наблюдение автора больного с жалобами на боли в области верхней челюсти слева, на прохождении струи воздуха изо рта в нос. Из анамнеза: при удалении 26 зуба врач воспользовался прямым элеватором, после чего произошел отлом дна пазухи с альвеолярным отростком и 26. 27, 28 зубами. Произведен разрез по переходной складке от 23 зуба до передневерхнего угла раны, а также разрез на слизистой оболочке неба по внутреннему краю альвеолярного отростка от 26 зуба до 23 зуба, далее огибая, разрез продолжен параллельно небному шву до уровня 28 зуба и таким образом сформирован языкообразный лоскут. Наложено соустье на нижний носовой ход. Пазуха затампонирована. Лоскуты ушиты между собой после мобилизации. Больной выписан с выздоровлением.
-
ХИРУРГИЧЕСКОЕ УСТРАНЕНИЕ РЕЦЕССИИ ДЕСНЫ С ИСПОЛЬЗОВАНИЕМ РАЗЛИЧНЫХ ВИДОВ ТРАНСПЛАНТАЦИОННОЙ ТЕХНИКИАнализ эффективности использования различных видов трансплантатов для закрытия десневых рецессии. Материал и методы: в стоматологической поликлинике 2-й клиники ТМА и в поликлинике № 2 Юнусабадского района за 3 года лечение полу-чили 10 пациентов с десневыми рецессиями 1-го и 2-го классов по Миллеру с использованием свободного расщеплённого трансплантата с нёба и 10 - с применением субэпителиального соединительнотканного трансплантата в сочетании с коронарным смещением лоскута. Использовался трансплантат средней толщины (0.5-0.75 мм). Результаты: лучшие клинические результаты были достигнуты при закрытии рецессий во фронтальном отделе верхней челюсти: 91.1±18.8% для модифицированной тоннельной методики и в 100% случаев применения коронально смешенного лоскута. При закрытии рецессий в области жевательной группы зубов были получены следующие результаты: 86.3±17,6% в случаях применения коронально смещенного лоскута и 70.9=19.9% - для модифицированной тоннельной методики. Выводы: применение критерия Краскела -Уоллиса для определения различий в группах пациентов с разными методами лечения показало. что коронально смещенный лоскут показал статистически лучший результат по критерию «уровень закрытия рецессии» (р<0.01).
Стоматология -
Сравнительная характеристика лечений скулоорбитального комлекса
Актуальные вопросы хирургической стоматологии и дентальной имплантологииПри переломах скулоорбитального комплекса линии переломов проходят через скулоальвеолярный гребень — часто у основания в областиальвеолярного отростка верхней челюсти; через нижний край орбиты — в области скуловерхнечелюстного шва или медиальнее; в области скуловой дуги — по скуловисочному шву или вблизи него; в области латерального края орбиты — по скулолобному шву.
-
Целью данной работы является повышение эффективности лечения больных с применением препаратов губки Стимул-ОСС и раствора бактизедима после выполнения сложной операции удаление зубов верхней и нижней челюсти.
-
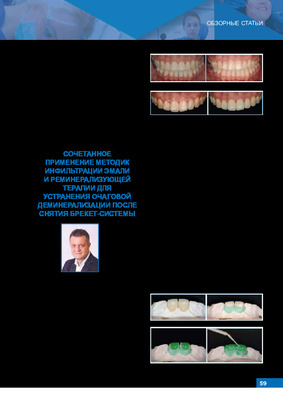
СОЧЕТАННОЕ ПРИМЕНЕНИЕ МЕТОДИК ИНФИЛЬТРАЦИИ ЭМАЛИ И РЕМИНЕРАЛИЗУЮЩЕЙ ТЕРАПИИ ДЛЯ УСТРАНЕНИЯ ОЧАГОВОЙ ДЕМИНЕРАЛИЗАЦИИ ПОСЛЕ СНЯТИЯ БРЕКЕТ-СИСТЕМЫВ стоматологическую клинику «Дентикюр» обратилась пациентка в возрасте 33-х лет с жалобами на белые пятна, появившиеся после недавнего снятия брекет-си-стемы (рис. 1). На клиническом осмотре были выявлены локализованные белые пятна на центральных резцах верхней челюсти (рис. 2, 3). Локализация пятен в эмали очень четко визуализируется, если при фотопротоколе использовать поляризационный фильтр. В нашей клинике для фотопротокола используется фильтр polar_eyes (Photomed. США)
Стоматология -
ВЫБОР ХИРУРГИЧЕСКОЙ ТАКТИКИ ПРИ СОЧЕТАНИИ АТРОФИИ КОСТНОЙ ТКАНИ ВЕХНЕЙ ЧЕЛЮСТИ И КИСТ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИПри обнаружении кист в верхнечелюстной пазухе у пациента с недостаточностью костной ткани в области жевательных зубов перед проведением операции синус-лифтинг, пациенту необходимо провести операцию цпстоэктомпп под наблюдением ЛОР-врача. При этом пациент перенесет две продолжительные операции,тогда как имеет смысл рассмотреть вопрос об одновременном проведении этих двух операций. Операция цпстоэктомпп чаще проводится под общей анестезией эндоназальным путем ЛОР-врачом. Нами предложено проводить синус- лифтинг и цистэктомию одновременно под местной анестезией.
Стоматология -
Определение разновидности и частоты встречаемости перекрестной окклюзии у детей и подростков по г. Ташкенту